高血压是当今全球范围内人类最沉重的医疗负担之一,理想的抗高血压药物除了有效控制血压,还应该具有全面保护心、脑、肾等靶器官的功效,降低心脑血管事件风险是抗高血压治疗的根本目的。肾素-血管紧张素-醛固酮系统(RAAS)阻断剂可阻断心血管(CV)事件链中核心环节血管紧张素II(Ang II)的不良效应,而其中Ang II受体拮抗剂(ARB)由于直接阻断AT1受体而较血管紧张素转换酶抑制剂(ACEI)更完全地抑制Ang II的活性,成为CV保护领域的后起之秀。2010年更新的《美国心脏协会(AHA)/美国卒中协会(ASA)卒中一级预防指南》、《欧洲心脏病学学会(ESC)心房颤动(房颤)管理指南》和《美国心力衰竭学会(HFSA)心力衰竭(HF)实践指南》,一致对ARB在相应疾病治疗中的应用做出了明确推荐。
 霍勇 北京大学第一医院
霍勇 北京大学第一医院
卒中一级预防,ARB功不可没
高血压是脑梗死和颅内出血(ICH)的主要可控危险因素之一。血压与卒中风险之间存在显著的持续性、进阶式、独立、预测性和病因学的强相关性,高血压患者发生卒中的相对危险度(RR)高达8.0;而有效降压可使卒中的RR降低32%。因此,有效控制血压对预防卒中的重要性不言而喻。2010年《AHA/ASA卒中一级预防指南》明确建议:血压控制目标值为收缩压<140 mm Hg、舒张压<90 mm Hg,这一水平与较低的卒中和CV事件风险相关;合并糖尿病或肾脏疾病的患者,血压目标值为<130/80 mm Hg(I/A)。
糖尿病已被认定为冠心病的等危症,不仅增加患者对动脉粥样硬化的易感性,而且升高致动脉硬化危险因素的患病率,尤其是高血压和血脂紊乱。研究证实,积极控制血压可显著降低高血压合并糖尿病患者的卒中风险。 在2型糖尿病患者中进行的UKPDS试验中,强化降压(治疗后平均血压144/82 mm Hg)与标准降压(治疗后平均血压154/87
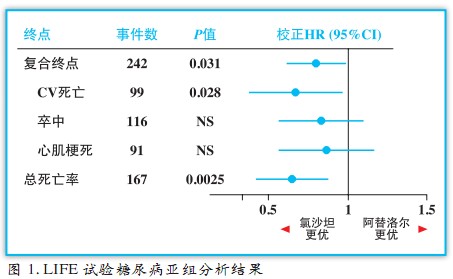
mm Hg)相比,使卒中风险降低达44%(P=0.013)。LIFE研究在9193例原发性高血压(160~200/95~115 mm Hg)合并左室肥厚的患者中比较了ARB制剂氯沙坦和β受体阻滞剂阿替洛尔的疗效。2组血压下降幅度相近;在1195例合并糖尿病患者亚组中(图1),氯沙坦组主要血管事件发生率显著降低24%(RR 0.76;P=0.031);卒中风险下降21%(RR 0.79),虽然由于发生事件病例数较少而未达到统计学差异,但降低卒中风险的获益趋势显而易见。 2010年《AHA/ASA卒中一级预防指南》推荐:高血压合并糖尿病患者应接受ACEI或ARB治疗(I/A)。LIFE研究结果无疑为这一推荐提供了重量级证据。
房颤上游治疗,ARB崭露头角
上游治疗可预防或延缓与高血压、HF或炎症(如心脏外科手术后)相关的心肌重构,从而阻止新发房颤(一级预防)或房颤复发以及进展为永久性房颤(二级预防)。RAAS阻断剂、他汀和ω-3多不饱和脂肪酸是目前常用的房颤上游治疗药物。
1. 房颤一级预防,LIFE研究奠定证据基础
在房颤一级预防领域,多项左室功能不全和HF大型随机化试验的回顾性分析均表明ACEI或ARB治疗的患者新发房颤发生率低于安慰剂组;荟萃分析显示,ACEI和ARB治疗与房颤风险显著降低30%~48%相关。
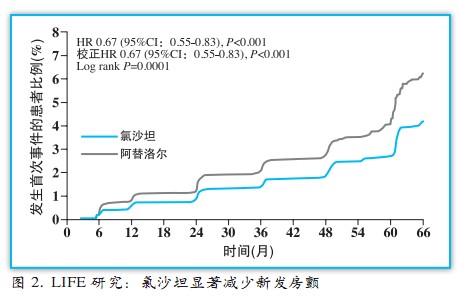
在高血压人群中,迄今仅有1项荟萃分析显示ACEI/ARB治疗使发作性房颤的RR显著降低25%,而这一趋势主要由以左室肥厚的高血压患者为研究对象的LIFE试验中所观察到的氯沙坦组新发房颤发生率较阿替洛尔组显著降低33%(6.8 vs. 10.1/1000患者年)的获益所驱动(图2)。基于此,2010年《ESC房颤管理指南》作出对上游治疗作为房颤一级预防的推荐:应考虑使用ACEI和ARB用于高血压、尤其是合并左室肥厚的患者,预防新发房颤(IIa/B)。LIFE研究再次为指南的制定和更新发挥了推动作用。
2. 房颤患者CV终点获益,LIFE证据具有唯一性
此外,LIFE研究还发现,与阿替洛尔相比,氯沙坦治疗改善了房颤亚组患者的主要CV结局。主要复合终点(CV死亡、卒中、心肌梗死「MI」)发生率降低达42%;单一事件终点CV死亡率降低42%,卒中减少45%,并呈现降低全因死亡率的趋势。而VALUE、GISSI-AF及ACTIVE I等试验均未能证实ARB治疗较其他活性药物或安慰剂改善CV结局。氯沙坦对房颤的预防及结局的改善是否具有特殊益处,值得进一步研究。
防治心力衰竭,ARB前景光明
有CV危险因素的患者同时面临HF风险。虽然HF是进展性疾病,当前治疗技术能够做到稳定甚至逆转病情,从左室重构和功能不全进展至HF的病理生理进程可以通过干预而避免,延长轻-中度左室功能不全患者的生存期已成为可能。ACEI/ARB、β受体阻滞剂和心脏再同步化治疗(CRT)可延缓或部分逆转心肌重构。
2010《HFSA心力衰竭实践指南》对HF预防和治疗中RAAS阻断剂的应用做出了详细推荐。ACEI仍是高危(冠心病、周围动脉疾病或卒中,以及合并糖尿病和其他主要危险因素、糖尿病合并吸烟或微量白蛋白尿)患者HF预防的首选(A级证据)。在无症状左室功能不全(ALVD,左室射血分数[EF]<40%但无HF临床症状和体征)患者中,推荐应用ACEI(A级证据)或ARB用于因咳嗽或血管性水肿而不耐受ACEI的者(C级证据),对控制危险因素和预防及延缓心室重构进展有重要价值。对EF≤40%的HF患者,建议常规使用ACEI;因咳嗽不能耐受ACEI者,使用ARB(A级证据);对ACEI治疗中出现血管性水肿的患者应考虑ARB(B级证据);而对MI后HF(A级证据)和EF降低的慢性HF(B级证据),考虑以ARB而非ACEI作为起始治疗;对已接受ACEI和β受体阻滞剂的最佳联合治疗而症状仍持续或进展恶化,考虑加入ARB(A级证据)。对于EF正常的HF,若无其他药物的特定适应证,应考虑给予ARB或ACEI(C级证据);所有合并症状性动脉粥样硬化或糖尿病和一项其他危险因素的患者,均应考虑使用ACEI(C级证据),不耐受ACEI者应考虑ARB(C级证据)。
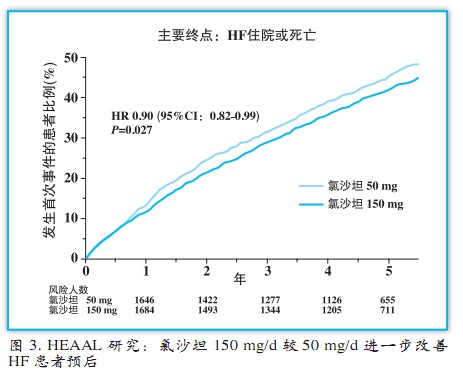
ELITE和OPTIMAAL试验分别为评估ARB在慢性HF和MI后HF治疗中疗效的首项研究,均证实ARB氯沙坦(50 mg/d)与ACEI卡托普利疗效相当。而2009年AHA科学年会上公布的HEAAL研究表明,氯沙坦150 mg/d较50 mg/d进一步显著降低NYHA II-IV级、左室EF≤40%且不能耐受ACEI治疗的HF患者(n=3834)主要终点事件(HF住院或死亡复合终点)风险10%(P=0.027)(图3);且HEAAL试验中大部分患者已接受β受体阻滞剂(72%)治疗,这一比例远高于既往的Vel-HeFT(38%)和CHARM研究(55%),因此这一额外获益更显可贵,也为未来ARB和ACEI在HF领域的对照研究提供了重要启示。
小结
2010年三大指南进一步肯定了ARB在卒中一级预防、房颤上游治疗和HF防治中的重要价值,并对其应用指征作出了详细界定,进一步确立了ARB在心脑保护中的重要地位。
(编辑 真水)



 京公网安备 11010502033353号
京公网安备 11010502033353号