编者按:在2014年7月12日召开的北京大学心血管转化医学论坛(PUCTMF)的高血压与心力衰竭专题会上,来自北京医院的汪芳教授讲解了国内外高血压指南的变迁以及与中国高血压指南的异同与借鉴,全面分析了高血压管理的重要性。
 汪芳 北京医院
汪芳 北京医院
回顾降压历程
WHO数据显示,62%的脑血管病和49%的缺血性心脏病与血压控制欠佳有关,因此,血压控制欠佳是心脑血管病患者死亡的最重要原因。
从最初的认为高血压是一种代偿,无需治疗到舒张压(DBP)、收缩压(SBP)及二者兼有的管理等等,高血压的本质逐渐被认识。随着循证医学的发展,对血压的认识不断深入。过去30年,众多临床研究逐渐发现,基于使患者血压降低制订的系列策略,可降低高血压发病率和死亡率,显示了有效降压是心脑血管获益的根本所在。
为了优化血压管理,近年来各国指南推陈出新:JNC指南变迁--1977年,JNC 1问世,是最早的国际大型高血压指南;1980~1984年,JNC 2首次确定DBP治疗目标,JNC 3首次将SBP分级;1988年,JNC 4降压目标首次包括SBP;1993年,JNC 5将SBP和DBP分级标准统一;1997年,JNC 6强调整体心血管风险分层理念;2003年,JNC 7首次提出高血压前期概念;2014年,JNC 8简化治疗流程,强化血压管理。ESH/ESC指南变迁--1984年,首次提出血压达标;2002年,指出达标同时关注获益;2004年,首次提出血压管理概念。我国高血压防治指南从1999、2005到2011版,也在发生变迁。
2013年更是高血压领域指南丰收年:6月15日,ESH/ESC欧洲动脉高血压管理指南发布;10月30日,CHEP加拿大高血压管理推荐出台;11月15日,AHA/ACC/CDC美国高血压管理科学建议发表;12月17日,ASH/ISH美国社区高血压管理指南发布;12月18日,JNC 8美国成人高血压管理指南出台。
2013欧美降压指南更新解读
2013 ESH/ESC欧洲动脉高血压管理指南更新要点为继续强调了动态血压监测意义,更加重视靶器官损害,强调了启动药物治疗的时机,回调了降压目标值,起始治疗药物无优先级排序。千呼万唤始出来的JNC 8有三大更新要点,即启动降压治疗界值、降压靶目标值以及采用何种降压药物进行起始治疗。透过指南的变迁可看到血压管理趋势为从复杂到简单、从个体到群体、从治疗到管理。
但是,指南也存在不足,如随机临床试验覆盖面和研究深入程度有限,无法回答所有临床实践问题,有时临床试验的结果互相矛盾;单一来源的证据无法解决众多的临床问题;临床试验实践跨度近50余年,疾病谱变化及新药问世,有些证据可能会过时。
国际指南更新对我国指南更新的启示
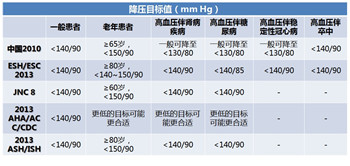
无论从降压目标值、降压达标时间及药物评价时间、初始和联合治疗、特殊人群高血压的处理,国内外指南均有所不同(如下两图)。但均重视循证证据、强调降压的重要性、关注靶器官保护。

中国2012心血管病报告显示,1959~2012年,高血压的患病率呈明显的上升趋势,估算我国15岁及以上人口高血压患病率24%,估算2012年高血压患者2.66亿。而且,在我国高血压是心血管疾病的主要危险因素。对我国不同地区14组人群(共17 330例)进行的前瞻性研究,平均随访6.4年,发现超过80%的缺血性心血管病由高血压、高胆固醇血症、糖尿病、吸烟引起。Chow CK登对17个国家前瞻性横断面研究荟萃分析发现,中国的高血压知晓率、治疗率和控制率显著低于北美和欧洲国家,且低于总体水平,尚需改善。
中国高血压指南有待更新,重点问题有待突破 指南的编写基于国内外最新研究证据并结合中国国情,在编写过程中深感高血压领域还有许多问题没有明确结论,缺乏足够证据,对今后高血压及相关疾病的防治提出挑战。因此,今后需要开展协作研究,提出了13个需要深入研究的领域,包括高血压患者的危险分层依据、某些高血压患者的降压目标、高血压及心血管病患者综合防治方案、现有降压药物长期应用效果的评估和比较等。但无论是共识还是分歧,核心问题是循证证据是否充足。由此表明,本国或本地区循证证据是高血压管理的依据。
面对未来,如何使我国高血压患者有更多的获益 我国人群高血压患病率仍呈增长态势,强调我国高血压与心血管风险的关联更强。我国卒中高发,控制高血压是预防脑卒中的关键。我国人群高血压知晓率、治疗率、控制率较前有所提高,实现血压管理仍任重道远。
高血压大型临床试验已充分说明降压可减少心血管并发症和死亡。需要顺应高血压指南的变迁趋势:以获益为核心目标,简化诊疗流程,强化血压管理,是提高整体血压管理水平的有效手段。根据中国国情,借鉴国外研究证据,开展对高血压的防治研究和临床实践。用中国的经验和大样本“真实世界数据”服务本国人民,也为世界医学提供中国的贡献。



 京公网安备 11010502033353号
京公网安备 11010502033353号