编者按:众多临床试验一致证实,血压达标是衡量血压管理质量的核心指标,是最终减少心脑血管事件的根本途径。国内外指南均强调了血压达标的重要性。在近期召开的北京高血压峰会上,上海交通大学医学院附属瑞金医院、上海市高血压研究所王继光教授围绕降压达标这一话题发表了精彩的学术报告。现整理学术要点,与广大读者分享。

王继光教授
防治高血压,全球在行动
全球范围内,高血压均为心血管疾病最强的可调节危险因素。在防治高血压方面,国内外均采取了大量措施。在我国,自1999年起制定并先后两次修订了《中国高血压防治指南》。从全球来看,包括王继光教授在内的柳叶刀高血压委员会(Lancet Commission on Hypertension)于去年9月发表了一份重大报告,呼吁改善全球高血压管理。自2006年起,世界高血压联盟将每年5月17日设为世界高血压日,旨在引起人们对防治高血压的重视。国际高血压学会发起了5月血压测量月活动,当月覆盖全球100个国家2500万人参与血压测量,其中我国目标人数为250万人。目前,我国正在进行中的中国高血压控制行动有两项,分别是全国200个县(市、区)500万人血压测量项目以及200家县(市、区)级医院高血压专业能力建设项目。
控制高血压,降压需达标
对于高血压的治疗来说,降压达标是硬道理,也是高血压患者获益的根本。JNC 8指南明确指出,血压达标并维持达标是降压治疗的主要目的。2010年《中国高血压防治指南》也指出,大多数高血压患者,应根据病情在数周至数月内将血压逐渐降至目标水平。降压达标,尤其是早期达标,可显著改善患者长期预后。早期达标也符合患者期望,有助于提高患者治疗信心,从而提高依从性,避免停药等行为造成的疗效不佳甚至心血管事件。
联合治疗——血压达标重要手段
高血压发病机制复杂,涉及交感神经系统、肾素-血管紧张素-醛固酮系统(RAAS)和体液容量系统等多方面,单一降压药物只能针对其中一种发病机制,血压下降后会激活调控血压的代偿机制,引起血压再次升高,且由于血压不能达标而增大单药剂量时会引起不良反应增多。
高血压作为一个数量性状,需选择有效的降压药物。例如,选择每日1次服药可控制24小时血压的长效药物、采取联合治疗方案、足量用药。联合用药在增加降压效果的同时,不增加不良反应,在低剂量单药治疗疗效不满意时,可采用2种或多种降压药物联合治疗。以常见的血管紧张素受体拮抗剂(ARB)或血管紧张素转换酶抑制剂(ACEI)与钙通道阻滞剂(CCB)联合用药为例,前者具有直接扩张动脉的作用,后者通过阻断RAAS,既扩张动脉,又扩张静脉,故两药有协同降压作用。CCB常见的踝部水肿不良反应,可被ACEI或ARB消除。CHIEF研究表明,小剂量CCB加ARB初始联合治疗高血压患者,可明显提高血压控制率。此外,ACEI或ARB也可部分阻断CCB所致的反射性交感神经张力增加和心率加快等不良反应。
SPC——联合治疗优化方案
调查结果显示,患者对药物治疗的依从性直接影响血压达标率。研究发现,随药片数量增加,患者服药依从性逐渐降低。荟萃分析显示,与自由组合相比,即使服用的药物相同,应用单片复方制剂(SPC)的患者服药依从性提高达29%。EXAM研究显示,与单用硝苯地平控释片30 mg相比,使用缬沙坦/氨氯地平80/5 mg治疗12周的患者血压达标率显著提高(P<0.001,图1)。
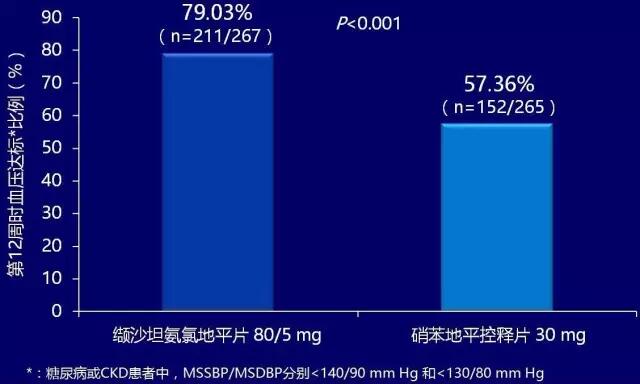
图1. EXAM研究中两组患者血压达标比例
小 结
王教授指出,通过现阶段的一系列努力,希望能够促使我国高血压的知晓率、治疗率、治疗达标率以及控制率分别提高至70%、99%、70%和50%。优化降压组合可最大程度提高降压疗效并减少不良反应。作为联合治疗降压新趋势,SPC能够优化降压效果,简化治疗方案,提高患者依从性,为高血压患者降压达标提供了新选择。



 京公网安备 11010502033353号
京公网安备 11010502033353号